La psoriasi è una malattia infiammatoria della pelle. Si verifica quando il sistema immunitario fallisce. Lo sviluppo della malattia è suddiviso in fasi chiare: esordio, progressione, stabilizzazione e regressione. Le diverse fasi della psoriasi differiscono per l'aspetto di macchie ed eruzioni cutanee, prurito e infiammazione cutanea diffusa.
Perché è necessario distinguere tra le fasi di sviluppo della malattia e le caratteristiche del decorso della psoriasi all'inizio dello sviluppo e nel processo di recupero?
Perché è necessario conoscere le fasi della psoriasi
La divisione della psoriasi in fasi viene utilizzata dai medici per la corretta scelta dei metodi terapeutici. Un complesso di farmaci e agenti esterni prescritti per trattare l'infiammazione dipende dallo stadio di sviluppo della malattia. All'inizio della manifestazione della malattia, è necessaria una terapia generale: complessi vitaminici, nutrizione, trattamento asettico esterno dell'eruzione cutanea, ad esempio una serie di procedure UV. Anche prescritti farmaci che stimolano la pulizia dell'intestino, dei vasi sanguigni, del fegato. Assicurati di eseguire una correzione dello stato psicoemotivo - tramite un neuropatologo o uno psicologo.
Nelle fasi iniziali della malattia, non usano farmaci efficaci che distruggono il sistema immunitario e non prescrivono pomate ormonali. Questi farmaci hanno un ampio elenco di effetti collaterali, quindi vengono prescritti solo quando è impossibile farne a meno.
Psoriasi: trattamento nella fase acuta e in remissione
In caso di decorso acuto progressivo della malattia, vengono prescritti diversi farmaci con effetti diversi. Gli immunosoppressori e i glucocorticosteroidi sono comunemente usati per alleviare l'infiammazione e ridurre il prurito. I trattamenti esterni sono integrati da fotochimica, ultrasuoni e terapia laser. Sono anche prescritti mezzi per il trattamento antisettico della pelle danneggiata.
In uno stato stabilizzato, continui a prendere ormoni antinfiammatori e riduca gradualmente la dose. Per ripristinare la pelle danneggiata, vengono prescritti unguenti con effetto rigenerante.
In remissione: sostieni il corpo. Mangiare una corretta alimentazione, complessi vitaminici e minerali per ripristinare l'immunità.
Attualità del trattamento
Prima si inizia il trattamento, più è facile tenere sotto controllo la psoriasi. Una terapia tempestiva limita la diffusione dell'infiammazione cutanea, ne riduce l'entità e previene le successive ricadute del peeling. Poiché la psoriasi viene spesso scambiata per un'eruzione allergica in una fase precoce, è necessario conoscere i primi segni per non perdere la comparsa di una malattia della pelle.
Nota: i medici stanno ancora studiando le cause della psoriasi. Tuttavia, è sicuramente noto che l'infiammazione psoriasica della pelle non è contagiosa. Non può essere assorbito da una persona malata o da un'infezione in caso di lesioni. Questo è il nostro fallimento personale nel corpo umano.
La causa della psoriasi è l'insufficienza immunitaria, che può essere causata da vari fattori. Stress eccessivo, avvelenamento (inclusi farmaci efficaci, emissioni industriali, alcol), infezioni precedenti.
La psoriasi è difficile da trattare. La malattia è soggetta a ricadute, ricadute. E la terapia stessa è sintomatica. Consiste nel prevenire la comparsa di nuove macchie e alleviare il prurito esistente.
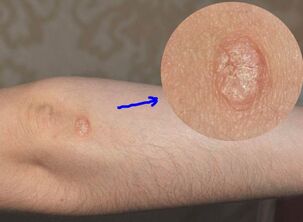
Quale stadio della psoriasi è chiamato iniziale? Come distinguere la psoriasi precoce dall'eruzione cutanea da diatesi? E come si svilupperà la malattia in futuro?
Psoriasi: fase iniziale
La prima comparsa della psoriasi sulla pelle sembra un brufolo. Molto spesso, l'eruzione cutanea si verifica sulle pieghe dei gomiti e delle ginocchia o in luoghi in cui gli indumenti sono premuti saldamente contro il corpo (ad esempio, sotto la cintura in vita). Le eruzioni cutanee possono anche apparire lungo il bordo dei capelli e sotto i capelli, intorno alle unghie e sulle unghie. A volte la psoriasi si verifica sui piedi e sui palmi.
Quasi sempre la psoriasi si manifesta simmetricamente - sui gomiti di entrambe le mani o su entrambi i lati della parte bassa della schiena o su due ginocchia. I brufoli stessi (nella terminologia medica - papule) hanno un aspetto modesto nelle fasi iniziali. Hai:
- rosa o rosso;
- Bordo nitido e sfocato;
- Piccole dimensioni - i brufoli alla base non superano i 2 mm;
- Forma piatta: i piccoli brufoli appuntiti all'inizio della malattia non hanno quasi nessun rigonfiamento, quindi sembrano macchie.
Man mano che la malattia progredisce, sui brufoli compaiono squame di pelle. Sono grigi o argentati, appaiono bianchi sullo sfondo di un brufolo rosso.
La comparsa della forfora è accompagnata da un forte prurito. La mancata resistenza e il graffio rimuoveranno le squame, esponendo le aree lucide della pelle giovane rosa sottostante. È molto sottile, vulnerabile, con graffi prolungati delle papule pruriginose - è ferito, sanguinante.
La fase iniziale della psoriasi dura fino a 4 settimane.
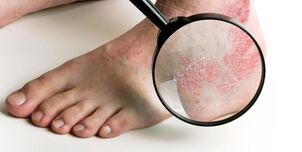
Psoriasi: stadio di progressione
Nella fase progressiva, i singoli brufoli si fondono in un luogo comune e formano le cosiddette placche psoriasiche. Sono sollevati sopra la superficie della pelle e quasi completamente ricoperti di peeling. C'è un bordo rosa che non si stacca sui bordi delle placche psoriasiche.
La presenza di un confine è un segno di uno stadio progressivo della malattia. La larghezza del cerchio è di 1-2 mm. La pelle su di esso è infiammata e ha una struttura simile alla carta pergamena.
Il bordo rappresenta l'area di espansione dello spot. Questa è la pelle che è già infiammata ma non si sta staccando. Dopo un po ', sarà anche coperto di squame. Il cerotto si allargherà per coprire nuove aree di pelle e creare un nuovo bordo più ampio.
Con lo sviluppo attivo della malattia, i punti adiacenti si fondono l'uno con l'altro. Ad un certo punto, sul corpo umano può formarsi una grande macchia rossa infiammata.
Le placche della psoriasi sono molto pruriginose, danno a una persona sensazioni spiacevoli, interferiscono con il suo lavoro, riposo e sonno. Crescono, occupano una vasta area e formano una nuova eruzione cutanea sulla pelle pulita e sana.
Il segno principale della fase progressiva è la comparsa di nuove eruzioni cutanee. Non appena non ci sono più nuovi brufoli e macchie, inizia la fase successiva della psoriasi - stazionaria. Questa non è ancora una vittoria completa, ma è già una svolta verso la ripresa.
Nella fase di progressione, la psoriasi è quasi sempre accompagnata da debolezza, affaticamento e debolezza. La depressione è comune. Temperatura possibile.
La fase progressiva della psoriasi può durare diversi mesi.
Psoriasi: stadio stazionario
Il segno principale dello stadio stazionario è la cessazione della comparsa di nuove macchie ed eruzioni cutanee. Allo stesso tempo, il prurito si indebolisce e diventa più sopportabile. L'eruzione cutanea perde il suo colore chiaro, scolorisce, diventa invisibile. Questo è anche uno dei segni che il processo si sta stabilizzando.
Le bande rosa attorno al perimetro delle placche scompariranno quando l'infiammazione smetterà di diffondersi. Inizia il peeling attivo e la guarigione, la rigenerazione di una nuova pelle sana.
Ad occhio nudo si nota che il peeling aumenta nella fase stazionaria. Le squame coprono completamente l'intera superficie del cerotto della psoriasi, senza lasciare spazio ai bordi. La psoriasi assume il caratteristico aspetto squamoso ampiamente riconosciuto dal pubblico.
Il peeling esteso nella fase stazionaria non è pericoloso. Quando tutte le cellule morte si staccano dalla superficie del cerotto psoriasico, la pelle sana con una leggera sfumatura di luce rimarrà al suo posto.
Altri segni di progressione o stabilizzazione
Oltre alla comparsa di eruzioni cutanee, macchie e squame, ci sono una serie di altri segni che possono essere utilizzati per valutare lo sviluppo della malattia. Questa è la natura del prurito (grave o tollerabile), delle condizioni generali, dell'umore depresso. E anche la presenza di temperatura.
Nella fase iniziale, il prurito è variabile e l'eruzione cutanea è incomprensibile. Inoltre, il prurito aumenta ogni giorno. Nella fase acuta della psoriasi, diventa insopportabile. Disturba il sonno, riposa, interrompe il lavoro. La persona diventa irritabile perché le sensazioni di prurito non danno loro l'opportunità di riposare.
Nella fase stazionaria, il prurito si attenua. Ogni giorno - una persona si sente meglio. Lo stato generale della psiche cambia, la negatività e gli stati d'animo depressivi si indeboliscono. La durata della fase stazionaria è di diverse settimane, da 2 a 5.
Psoriasi in fase di indebolimento
Lo stadio di dissolvenza della psoriasi è la scomparsa quasi completa di placche, macchie, arrossamenti, infiammazioni e prurito. In questa fase della malattia, la psoriasi ricorda solo le diverse pigmentazioni della pelle. Invece dei precedenti cerotti per la psoriasi, sembra più leggero. La superficie della pelle sana è di colore più scuro.
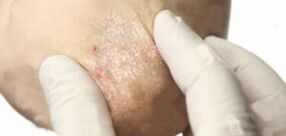
In alcuni casi, si verifica la cosiddetta iperpigmentazione. La pelle nel sito del cerotto della psoriasi non diventa più chiara, ma più scura. In entrambi i casi, le differenze nella pigmentazione della pelle saranno visibili per uno o due mesi.
Psoriasi post-recupero: possibilità di recidiva
La possibilità di recidiva della psoriasi è determinata dallo stile di vita, dalla dieta, dall'umore allergico e dalle condizioni dell'intero corpo della persona. È anche determinato dalla quantità di tossine nel suo corpo, sangue, fegato. È possibile ridurre le possibilità di infiammazioni cutanee ricorrenti rafforzando il sistema immunitario e liberando il corpo dalle tossine nel fegato, nei vasi sanguigni e nell'intestino.
Le ricadute stagionali della psoriasi sono spesso rare dopo la pulizia. Una persona rimane suscettibile alle malattie, ma la probabilità che si verifichino è notevolmente ridotta.
La pulizia del corpo dalle tossine e l'assunzione di complessi vitaminici e minerali aiutano a rafforzare l'immunità. Ciò è particolarmente importante se durante il trattamento nella fase progressiva della psoriasi sono stati utilizzati farmaci immunosoppressori. Il loro bisogno derivava dal lavoro dei mediatori dell'infiammazione. Dopo aver soppresso la difesa autoimmune, il sistema immunitario deve essere ripristinato.
Manifestazioni cliniche
La psoriasi è caratterizzata da eruzioni monomorfiche sotto forma di papule (noduli) di varie dimensioni quando si fondono, si formano placche e si diffondono sulla pelle.
All'inizio della malattia, l'eruzione cutanea è limitata nella maggior parte dei casi ed è rappresentata da singole placche nei punti di sua localizzazione preferita (cuoio capelluto, superficie estensoria del gomito, articolazioni del ginocchio, regione del sacro, ecc. ).
Le placche sono chiaramente delineate da una pelle sana, di colore rosa chiaro o rosso intenso, ricoperte da scaglie larghe bianco-argento. Se vieni raschiato via, puoi ottenere una triade di fenomeni caratteristici della psoriasi: "macchia di stearina", "pellicola finale", "disgelo del sangue". . .
Ci sono 3 fasi cliniche della psoriasi: progressiva, stazionaria e regressiva.
Classificazione
A seconda del grado del processo infiammatorio, della localizzazione predominante dell'eruzione cutanea, della gravità delle condizioni del paziente e di altri sintomi clinici, spesso compaiono psoriasi a placche, essudativo, artropatico, pustoloso, eritroderma psoriasico, psoriasi delle rughe, psoriasi dei palmi delle mani e piante dei piedi. Va notato che diverse varianti cliniche possono esistere simultaneamente in un paziente.
La psoriasi essudativa è caratterizzata da una pronunciata reazione infiammatoria della pelle, che si manifesta con la presenza di croste lamellari squamose sulla superficie delle placche, a volte multistrato e dall'aspetto simile a una torta di sfoglia (in questi casi, questa forma di psoriasi è chiamata rupioide). Quando le croste in scaglie vengono rimosse, viene esposta una superficie piangente.
La psoriasi artropatica nel quadro clinico mostra, oltre alle usuali eruzioni a placche, lesioni delle articolazioni, spesso piccole, distali, più raramente grandi.
L'artropatia può verificarsi o precedere le lesioni cutanee. L'artrite psoriasica si manifesta con dolore, gonfiore e mobilità limitata delle articolazioni colpite di varia intensità, dalle artralgie minori delle singole articolazioni alle lesioni generalizzate e alle disabilità dei pazienti. La possibilità di psoriasi artropatica è maggiore nei pazienti con gravi manifestazioni cutanee (eritroderma psoriasico, psoriasi pustolosa), ma è possibile una combinazione di gravi lesioni articolari con eruzioni cutanee relativamente limitate.
La psoriasi pustolosa può essere generalizzata (tsumbusha) e limitata, interessando i palmi delle mani e le piante dei piedi (barbera). Situazioni stressanti, infezioni, terapia irrazionale generale o locale contribuiscono allo sviluppo di questa grave forma di psoriasi.
La psoriasi pustolosa generalizzata si manifesta con febbre, leucocitosi, aumento della VES e una malattia generalmente grave. All'improvviso, sullo sfondo di un eritema luminoso, compaiono piccole pustole superficiali, accompagnate da bruciore e dolore. Possono trovarsi nell'area delle placche comuni e sulla pelle precedentemente invariata. Nuovi focolai di pustolatura appaiono parossistici e occupano ampie aree della pelle. La fusione delle pustole provoca il distacco dell'epidermide sotto forma di "laghi purulenti" e può svilupparsi l'eritroderma.
La psoriasi pustolosa limitata è più comune, l'eruzione cutanea è localizzata principalmente sui palmi e sulle piante dei piedi sotto forma di pustole sullo sfondo di eritema e infiltrazione cutanea. Il decorso è più lieve rispetto a quello generalizzato, con una condizione generale soddisfacente, ma persistente, con frequenti ricadute. La terapia locale irritante è un fattore provocante.
L'eritroderma psoriasico è una forma grave di psoriasi che si sviluppa con la progressione graduale del processo psoriasico e la fusione degli elementi della placca fino alla sconfitta dell'intera pelle. Soggettivo: si nota spesso un forte prurito. La malattia può iniziare con l'eritroderma. Le condizioni generali peggiorano (febbre, debolezza, reazione dei linfonodi, insufficienza cardiaca, funzionalità epatica e renale compromessa, alterazioni degli esami del sangue, perdita di capelli, ecc. ).
La psoriasi delle rughe è più comune nei bambini e negli anziani, specialmente in quelli con diabete mellito. Le lesioni sono localizzate sotto le ascelle, sotto le ghiandole mammarie, nel perineo, nelle pieghe inguinali del femore, nell'ombelico e sono caratterizzate da bordi netti, colore rosso saturo e facile desquamazione.
La psoriasi dei palmi delle mani e delle piante dei piedi può manifestarsi isolatamente o contemporaneamente a lesioni in altre zone della pelle. La caratteristica triade psoriasica è difficile da evocare.
Tre fasi cliniche della psoriasi
Fase progressiva. Sotto l'influenza di fattori provocatori (trauma, stress psico-emotivo, malattie infettive, metodi di trattamento inadeguati, ecc. ), Si può sviluppare un'esacerbazione della malattia con la comparsa di piccoli noduli abbondanti, inclini alla crescita periferica e alla formazione di placche di varie dimensionie forme che possono essere isolate o occupare ampie aree della pelle fino a lesioni cutanee universali.
Nella fase progressiva è caratteristico un sintomo di reazione isomorfa (fenomeno di Kebner), caratterizzato dal fatto che nel sito di una lesione si verificano tipiche eruzioni psoriasiche, anche se di lieve entità.
Stadio stazionario. Nella fase stazionaria, la comparsa di nuovi elementi cessa e la tendenza alla crescita periferica delle placche esistenti scompare.
Fase regressiva. Lo stadio regressivo è caratterizzato da una diminuzione dell'intensità del colore delle placche, del loro appiattimento, una diminuzione del peeling, dell'infiltrazione, dell'assorbimento di elementi con la successiva formazione di focolai di ipo o iperpigmentazione sul sito di precedenti eruzioni cutanee.
Trattamento
Il trattamento della psoriasi ha lo scopo di sopprimere la proliferazione delle cellule epiteliali e di eliminare il processo infiammatorio. È prescritto tenendo conto dei dati anamnestici, della forma, dello stadio, della prevalenza del processo, delle malattie concomitanti, dell'età e del sesso del paziente, delle controindicazioni a un particolare metodo di trattamento o farmaco.
Per manifestazioni lievi e limitate di psoriasi, è sufficiente una terapia esterna locale sotto forma di unguento salicilico, preparati di naftalene, catrame o unguenti emollienti. Le forme gravi della malattia richiedono un trattamento sistemico complesso con l'uso di disintossicazione, desensibilizzazione, farmaci antinfiammatori di diversi gruppi, metodi di terapia fisioterapica, farmaci esterni, ecc.
In questa sezione vengono presentati i metodi e i mezzi efficaci e più moderni per la terapia della psoriasi.
Terapia sistemica
Ci sono peculiarità nel trattamento dei pazienti nelle diverse fasi del processo della psoriasi. Il trattamento della fase avanzata richiede cure speciali. Durante questo periodo, a Hemodez viene prescritta un'infezione da flebo endovenosa del 30%. Soluzione di tiosolfato di sodio i. v. , Soluzione di gluconato di calcio al 10% con ipertensione simultanea, si consiglia di introdurre una soluzione di solfato di magnesio; creme emollienti o 1-2 percento vengono utilizzate localmente. Unguento salicilico.
Retinoidi aromatici.Acitretina (Neotigazon) - un rappresentante della seconda generazione di retinoidi monoaromatici viene utilizzato per trattare forme gravi di psoriasi alla dose di 10-20-30 mg al giorno, a seconda della gravità del processo cutaneo. Il meccanismo d'azione dell'acitretina è quello di inibire la proliferazione delle cellule epidermiche e normalizzare i processi di cheratinizzazione. Il farmaco è particolarmente efficace in combinazione con la terapia PUVA. Quando si prescrive l'acitretina, l'effetto teratogeno non deve essere dimenticato.
citostatici. Il metotrexato è usato per la psoriasi persistente e controindicazioni ad altri trattamenti. Come antagonista dell'acido folico, agisce principalmente sulle cellule che proliferano attivamente. Molto velenoso. Esistono molti metodi di somministrazione, preferibilmente una volta alla settimana somministrazione intramuscolare sotto stretto controllo di laboratorio.
immunosoppressori.La ciclosporina-A è prescritta per la psoriasi grave, diffusa e resistente ad altre terapie. Questo farmaco ha un effetto immunosoppressivo, ha un effetto inibitorio sui processi di crescita cellulare, sopprime la secrezione dei linfociti attivati delle citochine e l'espressione dei recettori per l'interleuchina-1 sulle cellule immunocompetenti. Per la psoriasi, è prescritto nella quantità di 5 mg per 1 kg di peso corporeo al giorno.
Farmaci antinfiammatori non steroideisono prescritti per trattare la psoriasi artropatica e per ridurre l'infiammazione acuta nella psoriasi essudativa e nell'eritroderma. Le dosi giornaliere di farmaco e la durata del trattamento dipendono dall'intensità della sindrome del dolore, dal grado di infiammazione e dalla tolleranza individuale.
L'uso di farmaci corticosteroidi sistemici nel trattamento della psoriasi è considerato inappropriato e porta allo sviluppo di forme torpide della malattia resistenti a vari tipi di terapia. Nella psoriasi artropatica grave è possibile la somministrazione intra-articolare di corticosteroidi prolungati. La dose e la durata del trattamento dipenderanno dalle dimensioni dell'articolazione interessata e dal grado di infiammazione.
Trattamenti fisioterapici.Uno dei metodi di trattamento più efficaci è la terapia PUVA o la fotochemioterapia (PCT). PCT è un'applicazione combinata di radiazioni ultraviolette a onde lunghe (lunghezza d'onda da 320 a 420 nm) e farmaci furocumarinici fotosensibilizzanti. L'utilizzo dei fotosensibilizzatori si basa sulla loro capacità di aumentare la sensibilità della pelle ai raggi ultravioletti e di stimolare la formazione di melanina. La terapia PUVA porta all'inibizione della proliferazione cellulare, alla soppressione della cornificazione patologica, colpisce il metabolismo delle prostaglandine e la permeabilità delle membrane cellulari. Il picco dell'effetto fotosensibilizzante si verifica 1-3 ore dopo l'assunzione di 8-metossipsoralene. La dose del farmaco viene selezionata tenendo conto del peso del paziente. Le procedure vengono pubblicate 3-4 volte a settimana per un corso di 20-25 sessioni.
Il PCT locale viene utilizzato anche con fotosensibilizzatori esterni.
L'applicazione combinata della terapia PUVA e dei retinoidi è chiamata terapia Re-PUVA. Ha il più alto effetto clinico nella psoriasi grave.
Fototerapia selettiva (SFT) - radiazione ultravioletta nello spettro delle onde medie (lunghezza d'onda 280-320 nm) senza l'inclusione di fotosensibilizzatori. SFT viene utilizzato per manifestazioni meno pronunciate della malattia, presenza di controindicazioni alla nomina della terapia PUVA.
Come riconoscere precocemente la psoriasi
Il trattamento della psoriasi è più efficace nelle prime fasi. Ecco perché è così importante fare una diagnosi in tempo. Solo un dermatologo può dirti se hai la psoriasi o qualche altra condizione della pelle. Tuttavia, tu stesso puoi riconoscere questa malattia da diversi segni caratteristici:
- Molto spesso, la psoriasi si manifesta prima sulle pieghe delle braccia e delle gambe, sull'attaccatura dei capelli o dove l'abbigliamento è a stretto contatto con il corpo o sfrega sotto la cintura di un paio di pantaloni, vari elastici o cinghie.
- All'inizio della malattia compare un'eruzione cutanea molto pruriginosa, ricoperta da scaglie di pelle grigia o argentata che possono essere rimosse molto facilmente.
- Rimuovendo la scala, diventa visibile una pelle sottile, lucida e leggermente umida.
- Se rimuovi la placca con una spatola e rimuovi le squame, il sangue apparirà sul punto sotto forma di minuscole goccioline. Tuttavia, è meglio non utilizzare quest'ultimo metodo per l'autodeterminazione della psoriasi: è molto facile contrarre un'infezione.
Per avere piena fiducia, è necessario consultare un medico, poiché spesso i pazienti stessi confondono la psoriasi con diversi tipi di licheni o dermatiti allergiche e usano farmaci inappropriati per curarla.
Cosa fare se si riscontrano sintomi nelle prime fasi della psoriasi?
La psoriasi non può essere curata una volta per tutte, quindi l'obiettivo principale della terapia è raggiungere una remissione stabile e al massimo a lungo termine. Dovresti sapere che la psoriasi diventa rapidamente cronica senza un trattamento adeguato: le esacerbazioni possono verificarsi fino a 9 volte l'anno con una durata fino a 15 giorni.
Cosa fare se sospetti di avere la psoriasi? Spesso, le persone che hanno scoperto i segni della malattia commettono un grosso errore e ricorrono all '"artiglieria pesante" - unguenti ormonali (chiamati glucocorticosteroidi topici o THCS), senza consultare un medico. Di solito, i pazienti spiegano una tale mossa dicendo che presumibilmente hanno sentito da amici che tali farmaci aiutano rapidamente. Questo è un grosso errore!
Qual è il pericolo di una simile automedicazione? Gli unguenti ormonali per la psoriasi hanno molti effetti collaterali e controindicazioni. È altamente indesiderabile utilizzarli senza la rigorosa raccomandazione di un medico in merito alla durata, alla frequenza, all'area di applicazione sul corpo e senza tener conto delle caratteristiche individuali del proprio corpo.
Agenti non ormonali come lo zinco piritione devono essere usati per trattare efficacemente la psoriasi precoce. Lo zinco piritione o zinco attivo è un rimedio molto efficace per il trattamento della psoriasi che ha un effetto complesso:
- sopprime l'eccessiva proliferazione e infiammazione delle cellule della pelle e riduce la desquamazione e la formazione di placca psoriasica.
- allevia il prurito;
- protegge la pelle danneggiata da infezioni batteriche e fungine;
- ripristina lo strato lipidico e le funzioni protettive della pelle.

























